Dermatite atopique : causes, symptômes et traitements efficaces
Cet article présente la dermatite atopique et les possibilités de dermatite atopique traitement. Vous y trouverez l'explication des mécanismes inflammatoires et de la perte de barrière cutanée. Le texte compare les traitements locaux, les dermocorticoides et les options systémiques. Les biothérapies modernes et leurs effets indesirables sont détaillées. Les conseils pratiques concernant l'utilisation d'une crème émolliente figurent également. L'approche est adaptée aux nourrissons, aux atopique adultes et aux situations particulières. L'objectif est d'aider à choisir une stratégie thérapeutique sûre et efficace avec un suivi spécialisé.
La dermatite atopique : définition de cette affection cutanée et mécanismes
Selon l'Institut national de la santé et de la recherche médicale (Inserm), l'incidence de la dermatite atopique est de 1 enfant sur 10(1). Il s'agit donc d'un problème fréquent, mais non contagieux. Cette maladie cutanée prurigineuse s'accompagne souvent d'allergies alimentaires (notamment une allergie aux protéines du lait de vache), d'asthme et de rhinite. Dans l'article intitulé "Atopic Dermatitis", la Cleveland Clinic indique que cette dermatose affecte surtout les enfants, mais elle peut survenir à tout âge, y compris chez l'adulte. Parmi les personnes atteintes de dermatite atopique, 65 % l'ont développée bébé, avant l'âge de 1 an, et 90 % avant l'âge de 5 ans. Pour réussir à soulager les symptômes, et améliorer la qualité de vie des enfants et adultes affectés par cette maladie, il est indispensable d'en comprendre les causes et les facteurs déclencheurs, et d'apprendre quels traitements mettre en place en fonction de la sévérité des poussées. Il n'y a pas de remède miracle pour soigner la dermatite atopique, mais cette maladie de peau peut être gérée avec des soins appropriés. Le traitement des symptômes passe par de la cortisone, des antihistaminiques et des crèmes.
Causes de la dermatite atopique
La physiopathologie de la dermatite atopique n'est pas encore claire. Chez certaines personnes, la dermatite atopique semble causée par une prédisposition génétique qui altère la barrière cutanée. Des recherches en immunologie ont établi que la dermatite atopique serait la conséquence d'une hypersensibilité de type retardée médiée par les lymphocytes T : ce dysfonctionnement du système immunitaire provoque une inflammation cutanée. La peau ne retient pas suffisamment l'humidité, et se défend difficilement contre les bactéries, les irritants (par exemple le froid) et les allergènes (par exemple chez une personne allergique à la lessive). Chez d'autres patients, la dermatite atopique est causée par la prolifération de Staphylococcus aureus sur la peau.
Symptômes de la dermatite atopique
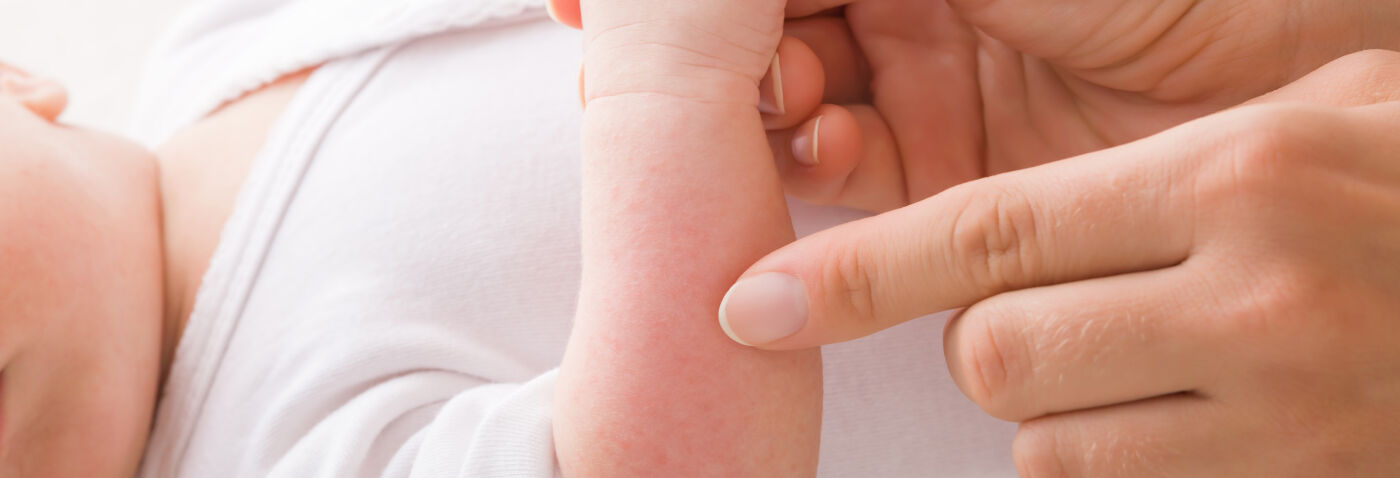
Les symptômes dépendent de l'âge du patient au moment où la dermatite atopique survient. L'eczéma chez le nourrisson se manifeste par un érythème fessier, des plaques sur le visage (par exemple le front, autour de la bouche), le cuir chevelu, les mains, les jambes et les pieds. L'eczéma chez le bébé plus grand et l'enfant se présente sous forme de plaques au niveau des plis (intérieur des genoux, plis du bras). Les adultes ont une peau sèche et irritée aux extrémités du corps. Selon la gravité des symptômes, la dermatite atopique est modérée ou sévère (aiguë). Elle provoque toujours des démangeaisons, qui poussent la personne à se gratter pour soulager le prurit. Or, le fait de se gratter provoque des lésions, des fissures et des plaies ouvertes. Ces brèches dans la peau à tendance atopique augmentent le risque d'infection par des bactéries et des virus, notamment le virus herpes simplex 2. Certaines de ces infections sont dangereuses pour la santé. Consultez rapidement votre médecin si la peau de votre bébé, de votre enfant ou votre peau présente un écoulement de pus ou des croûtes jaunes, accompagnés de fièvre. Ou si vous constatez, en comparant l'état de la peau de votre enfant par rapport à une photo, une nette aggravation.
Facteurs de risque et prédispositions génétiques et environnementales
La susceptibilité est souvent héréditaire, liée à des mutations du gène filaggrine.
Les antécédents familiaux d'asthme ou de rhinite peuvent augmenter le risque. D'autres facteurs externes peuvent favoriser les poussées, tels que la sécheresse ou la pollution.
La colonisation par Staphylococcus aureus détériore la barrière cutanée.
Diagnostic et évaluation de la sévérité
Le diagnostic de la dermatite atopique est avant tout clinique. Il repose sur l’observation des lésions, leur localisation, leur caractère récidivant et l’association à un terrain atopique. L’évaluation de la sévérité est essentielle pour orienter la stratégie thérapeutique, ajuster l’intensité des traitements et organiser le suivi à long terme.
Critères diagnostiques et examens complémentaires
Le diagnostic s’appuie sur un ensemble de critères cliniques, incluant notamment la sécheresse cutanée chronique, le prurit, la topographie typique des lésions et l’évolution par poussées. Les examens complémentaires ne sont pas systématiques, mais peuvent être proposés dans certains contextes :
- tests allergologiques en cas de suspicion d’allergie associée,
- prélèvements cutanés si une surinfection est suspectée,
- bilans biologiques dans les formes sévères ou atypiques.
Ces examens permettent d’exclure d’autres dermatoses inflammatoires et d’identifier d’éventuels facteurs aggravants.
Différencier dermatite atopique modérée et formes sévères
La dermatite atopique modérée se caractérise par des lésions limitées, un prurit contrôlable et un impact modéré sur la qualité de vie. Elle répond généralement bien aux soins émollients associés à des traitements locaux lors des poussées.
Les formes sévères présentent des lésions étendues, un prurit intense, des troubles du sommeil et des répercussions psychologiques importantes. Elles nécessitent une prise en charge spécialisée, pouvant inclure des traitements systémiques ou des biothérapies, toujours sous supervision médicale.
Particularités de la dermatite atopique chez l’adulte
Chez l’adulte, la dermatite atopique peut persister depuis l’enfance ou apparaître plus tardivement. Les lésions sont souvent plus localisées aux mains, au visage ou aux plis, et s’accompagnent fréquemment de fissures cutanées. Les facteurs professionnels, le stress et certaines comorbidités peuvent aggraver les symptômes. La prise en charge doit intégrer la dimension fonctionnelle et psychosociale de la maladie.
Approche selon l’âge et situations particulières
La prise en charge de la dermatite atopique varie selon l’âge et certaines situations spécifiques. Les choix thérapeutiques doivent toujours être adaptés au profil du patient, à la sévérité des symptômes et au contexte de vie.
Nouveau-nés et enfants : règles spécifiques de traitement
Chez le nourrisson et l’enfant, la priorité est la préservation de la barrière cutanée. Les soins émollients quotidiens constituent la base du traitement. En cas de poussée, les traitements anti-inflammatoires locaux sont utilisés sur des durées limitées et avec des dosages adaptés à l’âge. Une surveillance régulière permet d’ajuster les soins et de prévenir les complications infectieuses.
Dermatite atopique chez l’adulte : comorbidités, qualité de vie et prise en charge
Chez l’adulte, la dermatite atopique est souvent associée à d’autres pathologies atopiques et peut altérer significativement la qualité de vie. La prise en charge repose sur une approche globale combinant soins cutanés, traitements médicaux adaptés et accompagnement dans la gestion des facteurs déclenchants, notamment le stress.
Grossesse, allaitement et usage en maternité, crèche, hôpital ou EHPAD
Certaines situations nécessitent des précautions spécifiques. Pendant la grossesse et l’allaitement, le choix des traitements doit être particulièrement encadré afin de garantir la sécurité de la mère et de l’enfant. En milieu collectif (maternité, crèche, établissement de soins), l’utilisation de produits bien tolérés, testés dermatologiquement et adaptés aux peaux sensibles est indispensable pour limiter les risques d’irritation et de poussées.
Produits et traitements efficaces pour la dermatite atopique
Une fois que votre pédiatre ou votre médecin traitant a posé le diagnostic de la dermatite atopique, il vous indiquera quels médicaments et quel traitement sans ordonnance vous pouvez utiliser pour soulager les symptômes. En effet, aucun traitement ne permet la guérison de cette affection cutanée. En revanche, il existe des solutions et [produits pour peaux atopiques pour aider les cas les plus sévères : des pommades dermocorticoïdes pour atténuer les démangeaisons et contribuer à réparer la barrière cutanée prescrites uniquement sur ordonnance. Il faut absolument respecter la posologie indiquée, car une utilisation excessive peut entraîner des effets secondaires (amincissement de la peau, dépigmentation).
L'efficacité d'autres types de traitements alternatifs, comme l'homéopathie ou la naturopathie, n'est pas étayée par des études scientifiques. Les preuves manquent pour prouver qu'elles réduisent réellement les symptômes et les poussées d'eczéma.
Suivez les conseils de votre médecin pour limiter la survenue des poussées, notamment en hydratant suffisamment et quotidiennement votre peau ou celle de votre bébé. Cela renforce les défenses de la barrière cutanée contre les allergènes et les irritants. Après la douche, alors que la peau est encore légèrement humide, appliquez un soin hydratant pour le corps dit "émollient", qui crée une couche protectrice sur votre peau en emprisonnant l'humidité. Le gel d'aloe vera peut également convenir pour apporter les agents hydratants nécessaires à la peau à tendance atopique.
Prévention de l'eczéma atopique
Plutôt que de traiter les symptômes de la dermatite atopique, il est préférable de prévenir les poussées. Pour cela, il est conseillé de :
- Éviter les déclencheurs potentiels. Les chercheurs ont établi que le stress était un facteur favorisant les poussées. De même, certains aliments semblent déclencher des crises d'eczéma. Il convient donc de repérer quels aliments contribuent aux poussées, et de les supprimer de votre régime alimentaire. La prise de probiotiques semble prévenir les crises. Le contact de certains textiles ou substances irritantes avec votre peau peut également provoquer une poussée (laine, fibres synthétiques, fumée de cigarette, poussière, sable, certains gels douche ou shampoings, détergents, etc.).
Maintenir l'hydratation optimale de la peau : mettez en place une routine de soin pour votre peau. Douchez-vous à l'eau tiède plutôt que chaude, et ne restez pas trop sous l'eau. Utilisez un nettoyant doux sans savon ni colorant, ni parfum ni alcool. Après la douche, tapotez doucement la peau avec une serviette douce. Hydratez votre peau avec un lait relipidant quand elle est encore un peu humide. Les baumes au beurre de karité sont idéaux pour retenir l'hydratation. Choisissez une crème non parfumée pour limiter les risques d'allergie.
- Adopter des pratiques d'hygiène appropriées. Cela consiste par exemple à éviter les vêtements moulants et synthétiques, qui favorisent la transpiration.
FAQ sur la dermatite atopique
Comment et quand utiliser une crème émolliente pour l’eczéma atopique ?
La crème émolliente est un soin de base essentiel dans la prise en charge de l’eczéma atopique. Elle s’utilise quotidiennement, même en dehors des poussées, afin d’hydrater la peau, renforcer la barrière cutanée et limiter la sécheresse.
Elle s’applique idéalement une à deux fois par jour, sur une peau propre et sèche, par gestes doux, sans frotter. En période de poussée, l’émollient reste indispensable en complément du traitement prescrit, pour apaiser la peau et favoriser son confort.
Les dermocorticoïdes sont-ils sûrs et quels effets indésirables surveiller ?
Les dermocorticoïdes sont des traitements couramment prescrits par les professionnels de santé pour traiter les poussées d’eczéma atopique. Lorsqu’ils sont utilisés selon la prescription médicale, ils sont efficaces et sûrs.
Il est toutefois important de respecter la durée, la fréquence et les zones d’application indiquées. Une utilisation inadaptée ou prolongée peut entraîner des effets indésirables locaux, comme un amincissement de la peau. En cas de doute ou de réaction inhabituelle, il est recommandé de consulter un professionnel de santé.
Quand consulter un professionnel de santé pour une poussée ?
Il est conseillé de consulter un professionnel de santé si les lésions s’aggravent, persistent malgré les soins habituels, ou s’accompagnent de signes d’infection (suintement, croûtes, douleur). Chez le nourrisson ou l’enfant, une consultation est également recommandée en cas de poussées fréquentes ou étendues. Un avis médical permet d’adapter le traitement et d’assurer une prise en charge appropriée de la dermatite atopique.
Nos articles préférés
Mouchage de bébé : comment nettoyer en douceur le nez de votre bébé ?
Laver le nez d’un bébé n’est pas toujours une partie de plaisir. Mais c’est un geste indispensable pour sa bonne santé, qui peut être facilité en agissant avec assurance et en choisissant les bons produits.


